વૃષણનું (ટેસ્ટિક્યુલર) કેન્સર
જોખમી પરિબળો, નિદાન અને ઉપચાર
આથી, યુવાનો માટે તેના લક્ષણો વિશે જાગૃત રહેવું અને તેને ઓળખવું ખૂબ જ મહત્વપૂર્ણ છે. આ લેખમાં અમે તમને વૃષણના કેન્સરના જોખમો, ચિહ્નો અને સારવારના વિકલ્પો વિશે સરળ ભાષામાં માહિતી આપીશું.
વૃષણના કેન્સરનો પરિચય
કોઈ પ્રશ્ન છે?
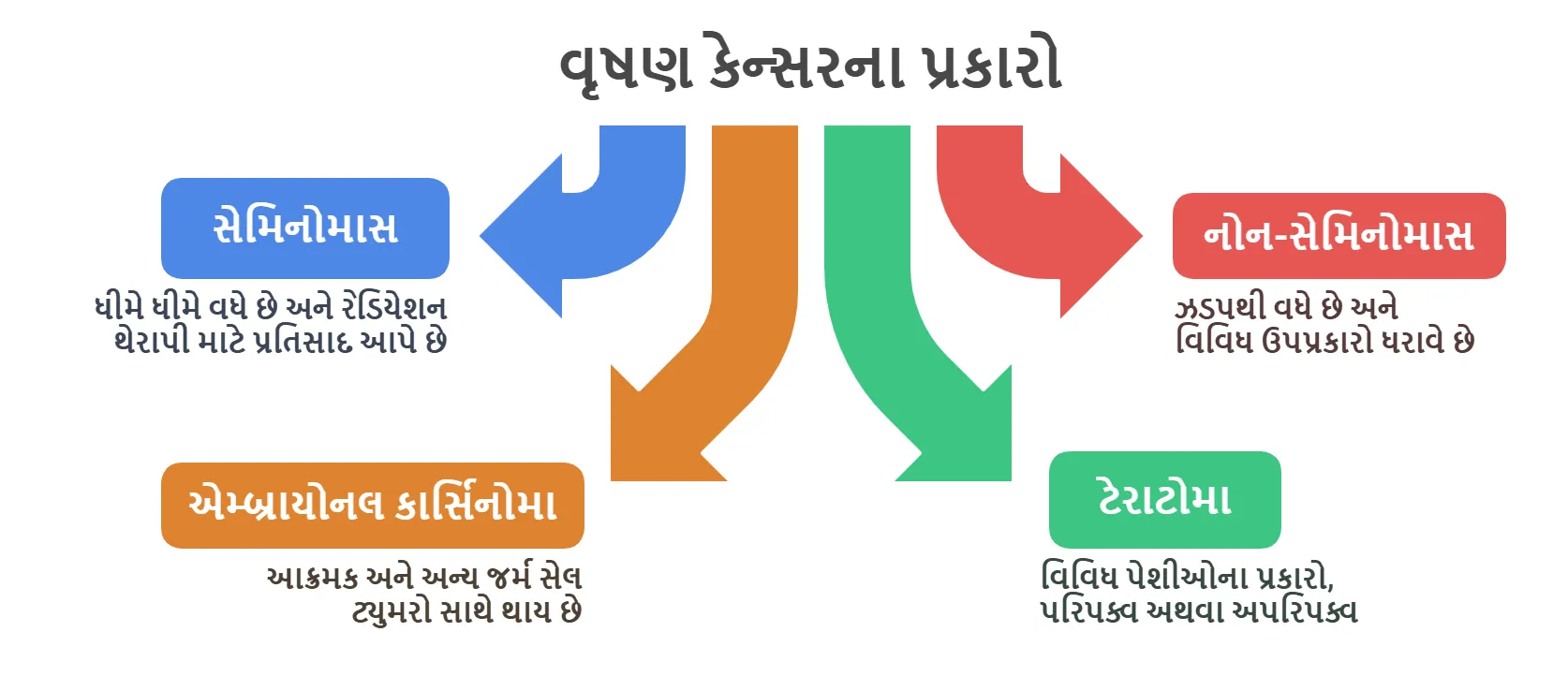
વૃષણના કેન્સરના પ્રકારો
⦿ સેમિનોમાસ (Seminomas): જર્મ સેલ ટ્યુમરનો એક પ્રકાર જે ધીમે ધીમે વધે છે. તેઓ સામાન્ય રીતે રેડિયેશન થેરાપીને વધુ પ્રતિભાવ આપે છે.
⦿ નોન-સેમિનોમાસ (Non-Seminomas): જર્મ સેલ ટ્યુમરનો એક સમૂહ જે ઝડપથી વધે છે. આમાં એમ્બ્રાયોનલ કાર્સિનોમા (embryonal carcinoma), ટેરાટોમા (teratoma), કોરીયોકાર્સિનોમા (choriocarcinoma), અને યોલ્ક સેક ટ્યુમર (yolk sac tumor) નો સમાવેશ થાય છે.
⦿ એમ્બ્રાયોનલ કાર્સિનોમા (Embryonal Carcinoma): નોન-સેમિનોમાનો એક આક્રમક પ્રકાર જે ઝડપથી ફેલાય છે. તે ઘણીવાર અન્ય પ્રકારના જર્મ સેલ ટ્યુમર સાથે થાય છે.
⦿ ટેરાટોમા (Teratoma): નોન-સેમિનોમાનો એક પ્રકાર જેમાં વિવિધ પ્રકારના પેશીઓ હોય છે. આ પરિપક્વ (સૌમ્ય) અથવા અપરિપક્વ (ઘાતક) હોઈ શકે છે.
વૃષણના કેન્સરના કારણો અને જોખમી પરિબળો
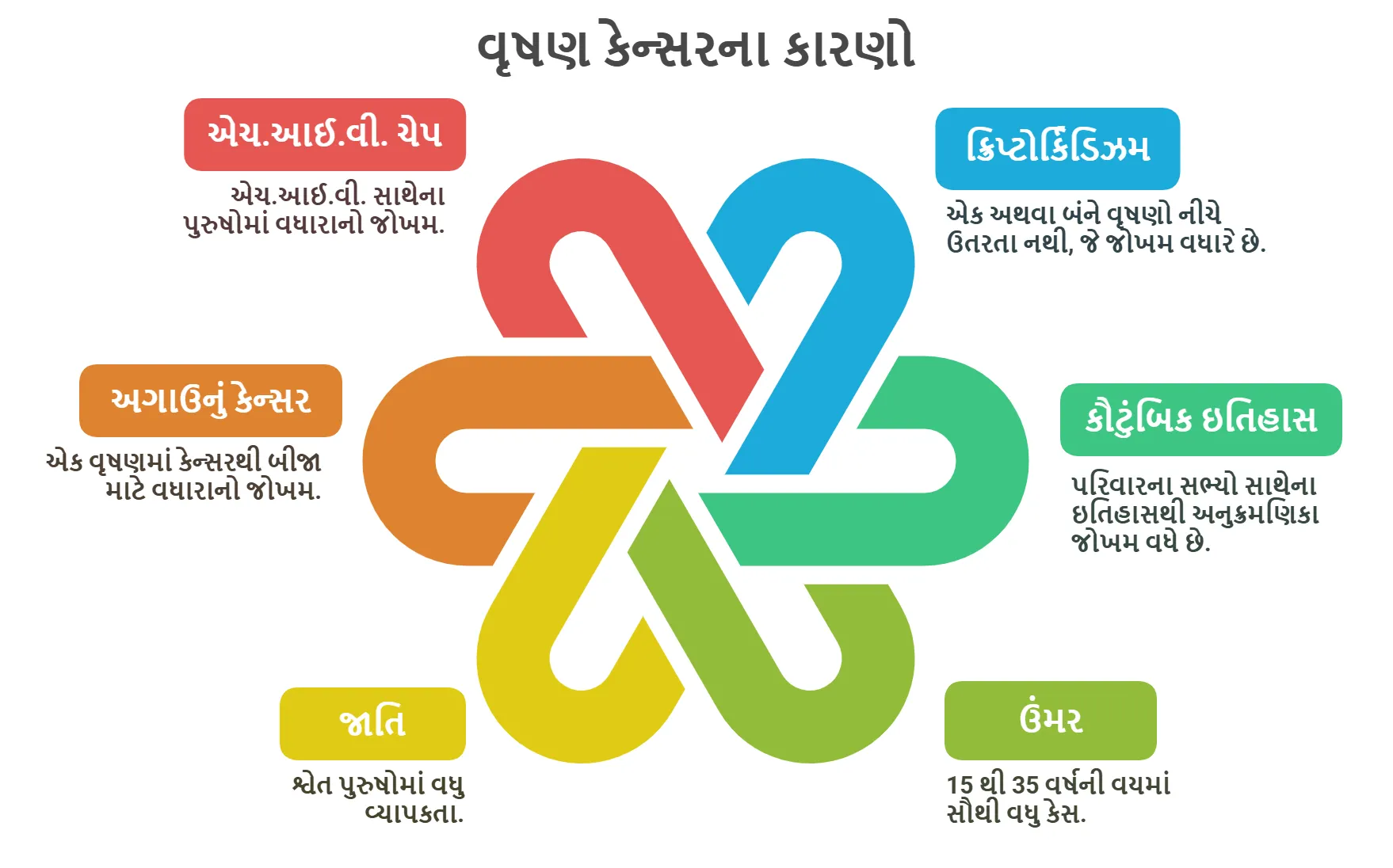
⦿ નીચે ન ઉતરેલું વૃષણ (Cryptorchidism): આ સૌથી મહત્વપૂર્ણ જોખમી પરિબળ છે, જ્યાં એક અથવા બંને વૃષણ નીચે ઉતરતા નથી. સર્જરી જોખમ ઘટાડી શકે છે પરંતુ દૂર કરી શકતી નથી.
⦿ કૌટુંબિક ઇતિહાસ (Family History): વૃષણનું કેન્સર ધરાવતા પિતા અથવા ભાઈ હોવાથી તમારું જોખમ વધે છે. આનુવંશિક પરિબળો સંવેદનશીલતામાં ભૂમિકા ભજવી શકે છે.
⦿ ઉંમર (Age): વૃષણનું કેન્સર 15 થી 35 વર્ષની વયના પુરુષોમાં સૌથી સામાન્ય છે. 50 વર્ષની ઉંમર પછી તે પ્રમાણમાં દુર્લભ છે.
⦿ જાતિ (Race): શ્વેત પુરુષોમાં કાળા અથવા એશિયન પુરુષો કરતાં વૃષણનું કેન્સર થવાની શક્યતા વધુ હોય છે. આ વિસંગતતા સંપૂર્ણ રીતે સમજી શકાતી નથી.
⦿ અગાઉનું વૃષણનું કેન્સર (Previous Testicular Cancer): એક વૃષણમાં કેન્સર ધરાવતા પુરુષોને વધુ જોખમ રહેલું છે. બીજા વૃષણમાં કેન્સર થવાની શક્યતા વધી જાય છે.
⦿ એચ.આઈ.વી. ચેપ (HIV Infection): એચ.આઈ.વી. ધરાવતા પુરુષોમાં વૃષણનું કેન્સર થવાનું જોખમ વધે છે. આ જોડાણનાં કારણો હજુ પણ તપાસ હેઠળ છે.
વૃષણના કેન્સરના લક્ષણો
પીડારહિત ગઠ્ઠો અથવા સોજો (Painless Lump or Swelling)

વૃષણનો દુખાવો અથવા અસ્વસ્થતા

વૃષણનું વિસ્તરણ (Enlargement of a Testicle)
શુક્રાશયમાં પ્રવાહી સંગ્રહ (Fluid Collection in the Scrotum)
સ્તન કોમળતા અથવા વૃદ્ધિ (Breast Tenderness or Growth)
દુર્લભ કિસ્સાઓમાં, હોર્મોનલ ફેરફારો સ્તન કોમળતા લાવી શકે છે. આ કેન્સર હોર્મોન્સ ઉત્પન્ન કરવાને કારણે થાય છે.
કોઈ પ્રશ્ન છે?
વૃષણના કેન્સરનું નિદાન
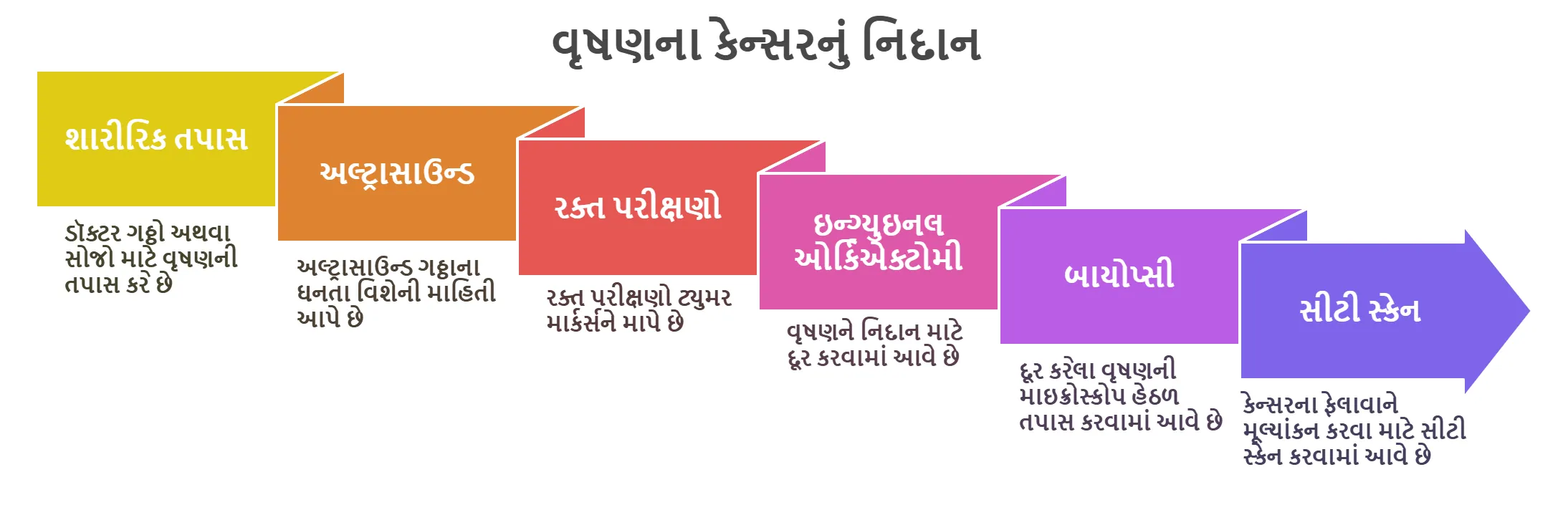
⦿ શારીરિક તપાસ (Physical Exam): ડૉક્ટર ગઠ્ઠો અથવા સોજો માટે વૃષણની તપાસ કરશે. આ સંભવિત સમસ્યા શોધવાનું પ્રથમ પગલું છે.
⦿ અલ્ટ્રાસાઉન્ડ (Ultrasound): આ ઇમેજિંગ ટેસ્ટ વૃષણની છબીઓ બનાવવા માટે ધ્વનિ તરંગોનો ઉપયોગ કરે છે. તે નક્કી કરવામાં મદદ કરી શકે છે કે ગઠ્ઠો ઘન છે કે પ્રવાહીથી ભરેલો છે.
⦿ રક્ત પરીક્ષણો (Blood Tests): રક્ત પરીક્ષણો AFP, hCG અને LDH જેવા ટ્યુમર માર્કર્સને માપે છે. એલિવેટેડ સ્તરો વૃષણના કેન્સરને સૂચવી શકે છે.
⦿ ઇન્ગ્યુઇનલ ઓર્કિએક્ટોમી (Inguinal Orchiectomy): તપાસ માટે વૃષણને સર્જિકલ રીતે દૂર કરવું ઘણીવાર જરૂરી છે. આ નિદાન અને કેન્સરના પ્રકારની પુષ્ટિ કરવામાં મદદ કરે છે.
⦿ બાયોપ્સી (Biopsy): કેન્સર ફેલાતું અટકાવવા માટે ઓર્કિએક્ટોમી પહેલાં સામાન્ય રીતે બાયોપ્સી કરવામાં આવતી નથી. દૂર કરાયેલા વૃષણની માઇક્રોસ્કોપ હેઠળ તપાસ કરવામાં આવે છે.
⦿ સીટી સ્કેન (CT Scan): પેટ, પેલ્વિસ અને છાતીના સીટી સ્કેન કેન્સરના ફેલાવાનું મૂલ્યાંકન કરે છે. આ સ્કેન કેન્સરના તબક્કાને નિર્ધારિત કરવામાં મદદ કરે છે.
વૃષણના કેન્સર માટે ઉપલબ્ધ સારવાર વિકલ્પો
ઓર્કિએક્ટોમી (Orchiectomy)

રેડિયેશન થેરાપી (Radiation Therapy)

કેમોથેરાપી (Chemotherapy)

પેટમાં લસિકા ગાંઠોને દૂર કરવા માટે સર્જરી. જો કેન્સર આ ગાંઠોમાં ફેલાયું હોય તો આ કરવામાં આવે છે.
દેખરેખ (Surveillance)

સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ સાથે ઉચ્ચ-ડોઝ કેમોથેરાપી
- અંડકોશના કેન્સરમાં રેડિયેશન થેરાપીની ભૂમિકા
| વિષય | વિગત |
|---|---|
| ક્યારે ઉપયોગ થાય છે |
- મુખ્યત્વે સ્ટેજ III અથવા II સેમિનોમા માં - નોન-સેમિનોમા માટે સામાન્ય રીતે ઉપયોગ થતો નથી |
| હેતુ |
- સર્જરી પછી બાકી રહેલા કેન્સર કોષોને નષ્ટ કરવો - રેટ્રોપેરીટોનિયલ લસિકાગાંઠીઓમાં સારવાર માટે |
| કેવી રીતે કાર્ય કરે છે | - ગરમ દવા રાખેલા ચોક્કસ ભાગ પર કિરિએષાની સારવાર આપી કેન્સર કોષોને નાશ પામે છે |
| વિકલ્પ રૂપે શું છે |
- સઘન નિરીક્ષણ (Surveillance) - કીમોથેરાપી (ખાસ કરીને ઠંડા ફેલાયેલા કે નોન-સેમિનોમા કેસમાં) |
| સાઇડ ઇફેક્ટ્સ |
- થાક - ઉબકા - લાંબા ગાળે બીજું કેન્સરનો ઓછી શક્યતાવાળો જોખમ |
વૃષણ કેન્સર નું નિવારણ
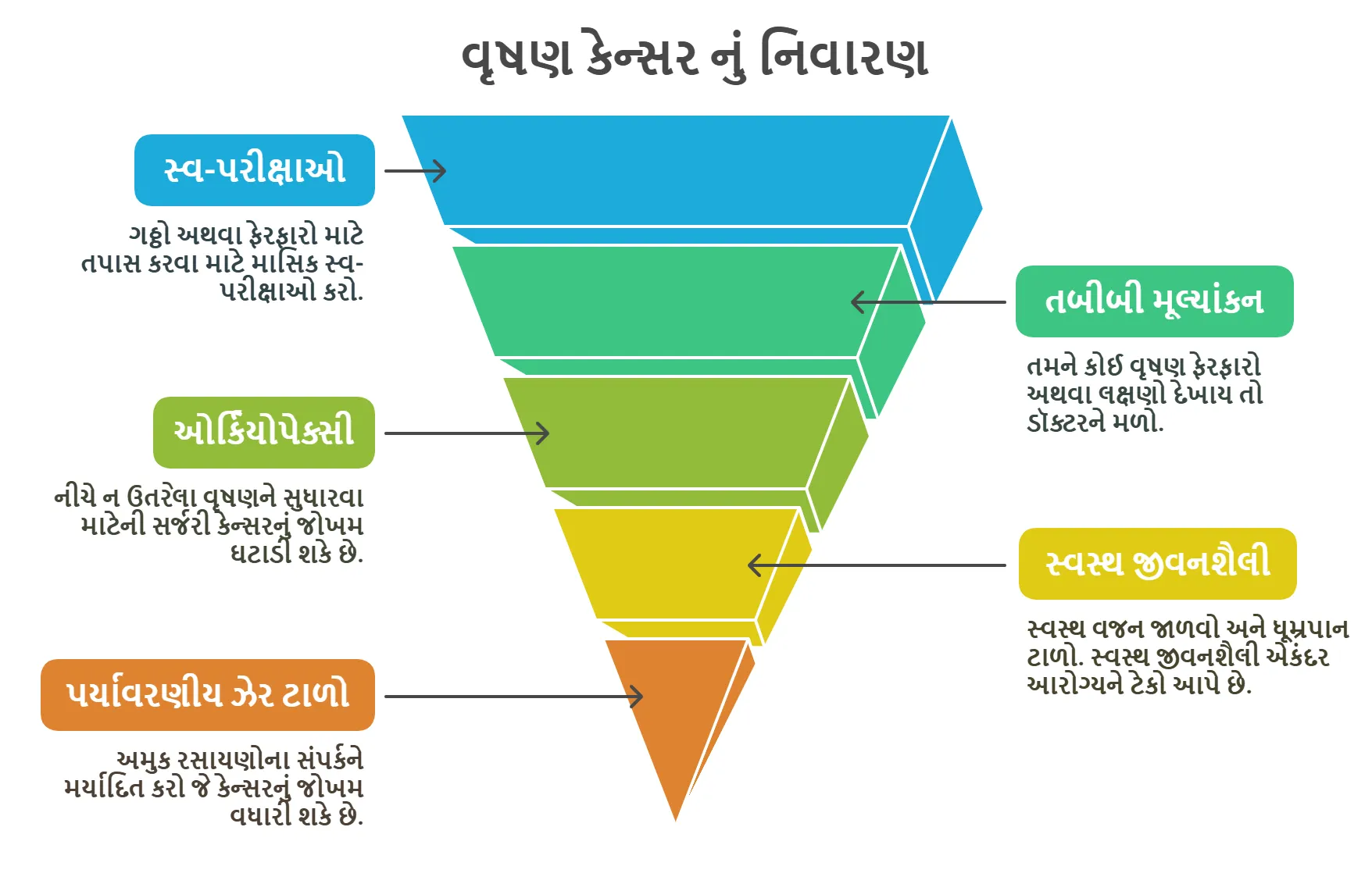
⦿ નિયમિત સ્વ-પરીક્ષાઓ (Regular Self-Exams): ગઠ્ઠો અથવા ફેરફારો માટે તપાસ કરવા માટે માસિક સ્વ-પરીક્ષાઓ કરો. વહેલું નિદાન સારવારના પરિણામોમાં નોંધપાત્ર સુધારો કરે છે.
⦿ જોખમી પરિબળોની જાગૃતિ (Awareness of Risk Factors): તમારા જોખમી પરિબળો જાણો, જેમ કે નીચે ન ઉતરેલું વૃષણ અથવા કૌટુંબિક ઇતિહાસ. તમારી ચિંતાઓ વિશે તમારા ડૉક્ટર સાથે ચર્ચા કરો.
⦿ તાત્કાલિક તબીબી મૂલ્યાંકન (Prompt Medical Evaluation): જો તમને કોઈ વૃષણ ફેરફારો અથવા લક્ષણો દેખાય તો ડૉક્ટરને મળો. તબીબી સલાહ લેવામાં વિલંબ કરશો નહીં.
⦿ નીચે ન ઉતરેલા વૃષણ માટે ઓર્કિયોપેક્સી: નીચે ન ઉતરેલા વૃષણને સુધારવા માટેની સર્જરી કેન્સર નું જોખમ ઘટાડી શકે છે. તે બાળપણમાં શ્રેષ્ઠ રીતે કરવામાં આવે છે.
⦿ સ્વસ્થ જીવનશૈલી (Healthy Lifestyle): સ્વસ્થ વજન જાળવો અને ધૂમ્રપાન ટાળો. સ્વસ્થ જીવનશૈલી એકંદર આરોગ્યને ટેકો આપે છે.
⦿ પર્યાવરણીય ઝેર ટાળો (Avoid Environmental Toxins): અમુક રસાયણોના સંપર્કને મર્યાદિત કરો જે કેન્સરનું જોખમ વધારી શકે છે. આ ક્ષેત્રમાં વધુ સંશોધનની જરૂર છે.
કોઈ પ્રશ્ન છે?
હમણાં જ એપોઇન્ટમેન્ટ બુક કરો!
વારંવાર પૂછાતા પ્રશ્નો
વૃષણના કેન્સરના શરૂઆતના ચિહ્નો શું છે?
વૃષણના કેન્સરનું નિદાન કેવી રીતે થાય છે?
વૃષણના કેન્સર માટે જોખમી પરિબળો શું છે?
વૃષણના કેન્સર માટે સારવારના વિકલ્પો શું છે?
વૃષણના કેન્સર માટે જીવિત રહેવાનો દર શું છે?
શું વૃષણનું કેન્સર પ્રજનન ક્ષમતાને અસર કરી શકે છે?
અદ્યતન વૃષણના કેન્સરના લક્ષણો શું છે?
શું વૃષણનું કેન્સર વારસાગત છે?
ટ્યુમર માર્કર્સ શું છે અને તેનો ઉપયોગ કેવી રીતે થાય છે?
વૃષણના કેન્સર વિશે વિશ્વસનીય માહિતી ક્યાંથી મળી શકે છે?

Written by
ડૉ. સ્વાતિ શાહ
MS, DrNB (Surgical Oncology)
ડૉ. સ્વાતિ શાહ અમદાવાદમાં રોબોટિક યુરો અને ગાયનેકોલોજિકલ કેન્સર સર્જન છે.

Reviewed by
ડૉ. હર્ષ શાહ
MS, MCh (G I cancer Surgeon)
ડૉ. હર્ષ શાહ અમદાવાદના જાણીતા GI અને HPB રોબોટિક કેન્સર સર્જન છે.
